循環器内科
循環器内科について
豊川市民病院循環器内科では、急性心筋梗塞、狭心症、心不全、不整脈、心臓弁膜症、心筋疾患、高血圧、閉塞性動脈硬化症、肺塞栓、深部静脈血栓症などの血管疾患等さまざまな心臓血管疾患を予防、初期治療から重症例にも対応した診療を提供しています。心臓病は、突然重い病状におちいって緊急的な治療を必要とすることがよくありますので、素早く正確に診断、治療することが求められます。心臓血管疾患を専門にする当科では、緊急心臓カテーテル検査を含む各検査、治療設備を24時間365日体制で運用する他、循環器内科待機制および緊急招集にて診療時間内だけでなく休日、夜間においても充実した体制で医療活動を行なっています。また、豊川市のみでなく、新城市を含む市外からも患者を受け入れている為、病院の規模に比し救急症例が多いのが特徴です。数年前より睡眠時無呼吸症候群に対する診療も当科にて開始し、2013年の新病院開院と同時に不整脈に対するカテーテル手術も開始いたしました。
当科は日本循環器学会研修施設、日本心血管インターベンション学会研修関連施設であり研修医、医学部医学生の教育、研修にも力を入れ、臨床研究、学会発表も積極的に行っています。
当科は日本循環器学会研修施設、日本心血管インターベンション学会研修関連施設であり研修医、医学部医学生の教育、研修にも力を入れ、臨床研究、学会発表も積極的に行っています。
【こんな症状があったら受診してください】
- 胸が痛い、胸が締め付けられる
- 息切れがする、夜間に咳が出る、横になると息苦しい
- 急に背中が痛くなった、お腹に拍動するしこりを触れる
- 歩くと足がだるくなる、痛くなるが休むとよくなる
- 足がむくむ
- 急にめまいがする、意識が遠のく、失神する
- 動悸がする、脈が飛ぶ、脈が乱れる
- 健康診断の心電図で異常といわれた
- 健康診断で心雑音があるといわれた
- 血圧が高い

セカンドオピニオンについて
当科には「セカンド・オピニオン外来」というのはございませんが、もし他院で受けられた検査結果などに対し「セカンド・オピニオン」がご希望でしたら、外来にて診察の上、ご相談にのらせていただいております (その際、当院にて追加検査を施行させて頂くこともございます)。
主な疾患
- 虚血性心疾患
- 不整脈一般
- 高血圧
- 静脈一般
主な治療法
- 経皮的冠動脈形成術
- 経皮的下肢脈形成術
- 経皮的心筋焼灼術(カテーテルアブレーション)
担当医師の紹介
私たちが、豊川市民病院の循環器内科を担当しておりますので、よろしくお願いします。
病気についてや症状でお悩みの方など、お気軽にご相談ください。
病気についてや症状でお悩みの方など、お気軽にご相談ください。
| 医師名 | 免許取得 | 役職名 | 認定医、専門医等 |
| 鈴木 健 | 平成3年 | 診療統括部長 内科部長 主任部長 |
日本内科学会指導医 日本内科学会総合内科専門医 日本循環器学会循環器専門医 日本救急医学会専門医 日本心血管インターベンション治療学会専門医 日本救急医学会ICLSコースインストラクター・ディレクター 臨床研修指導医 臨床研修協議会プログラム責任者養成講習会修了 日本心血管インターベンション治療学会指導医、代議員 災害派遣医療チーム研修修了 病院前救護体制における指導医等研修(管理者)修了 日本内科学会JMECCディレクター |
| 伊藤 義久 | 平成7年 | 部長 | 日本内科学会総合内科専門医 日本内科学会認定内科医 日本循環器学会循環器専門医 日本心血管インターベンション治療学会専門医 米国内科学会上級会員(フェロー) 臨床研修指導医 日本プライマリ・ケア連合学会認定医 日本プライマリ・ケア連合学会指導医 日本専門医機構総合診療領域 プログラム責任者 日本専門医機構総合診療領域 特任指導医 日本糖尿病協会療養指導医 |
| 高松 真市 | 平成11年 | 部長 | 日本内科学会総合内科専門医 日本循環器学会循環器専門医 日本救急医学会ICLSコースディレクター 日本内科学会JMECCインストラクター 日本心血管インターベンション治療学会認定医 日本救急医学会救急科専門医 臨床研修指導医 |
| 長縄 博和 | 部長 | 日本循環器学会循環器専門医 日本内科学会認定内科医 日本内科学会総合内科専門医 日本心血管インターベンション治療学会専門医 日本内科学会JMECCインストラクター |
|
| 齊木 真郎 | 平成25年 | 医長 | 日本循環器学会循環器専門医 日本内科学会認定内科医 日本内科学会JMECCインストラクター 日本心臓リハビリテーション学会指導士 日本心血管インターベーション治療学会認定医 臨床研修指導医 |
| 高橋 京祐 | 医員 | ||
| 高橋 美玖 | 医員 |
診療担当医一覧
外来診療担当医ページ:循環器内科をご覧ください。
診療・手術実績
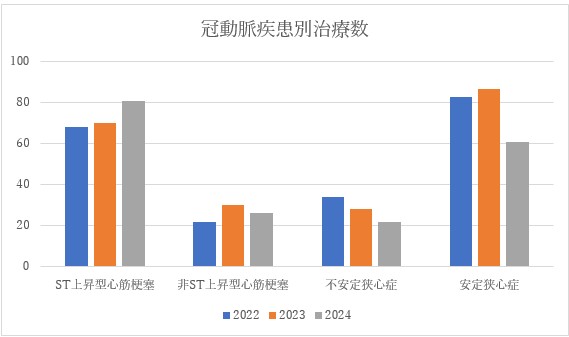
<2022年~2023年治療成績>
・カテーテル治療初期成功率 :410/428(95.8%)
・急性冠症候群の割合:253/428(59.0%)・橈骨動脈アプローチの割合:357/428(83%)
・薬剤溶出性ステント使用率 :311/428(73.0%)
・再治療率(全体):12/243(4.9%)・再狭窄率(全体):13/243(5.3%)
・薬剤溶出性ステントの再治療率 :7/180(3.9%)
・薬剤溶出バルーンの再治療率: 6/65(9.2%)
・石灰化切削デバイス使用後の再治療率:1/21(4.8%)
・カテーテル治療初期成功率 :410/428(95.8%)
・急性冠症候群の割合:253/428(59.0%)・橈骨動脈アプローチの割合:357/428(83%)
・薬剤溶出性ステント使用率 :311/428(73.0%)
・再治療率(全体):12/243(4.9%)・再狭窄率(全体):13/243(5.3%)
・薬剤溶出性ステントの再治療率 :7/180(3.9%)
・薬剤溶出バルーンの再治療率: 6/65(9.2%)
・石灰化切削デバイス使用後の再治療率:1/21(4.8%)
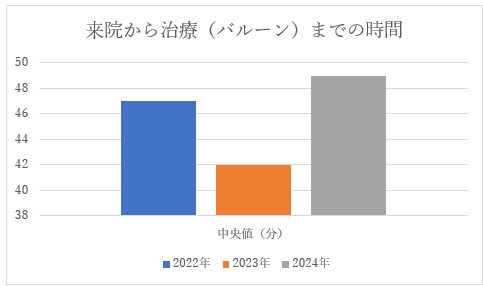
◎当院の冠動脈治療成績について
当院は救急病院であるため、心筋梗塞を始めとする急性冠症候群の症例が約 60%と多くを占めるのが特徴です。再治療率は4.9%と低く、2020年に導入したロータブレーターなどの石灰化切削デバイスの導入により従来高かった石灰化病変の再治療率も4.8%と低いです。急性心筋梗塞に関して STが上昇した心筋梗塞は来院からバルーンで の治療までの時間を 90分以内にすることが推奨されておりますが、当院は救急車からの12誘導心電図の伝送やドクターカーの導入により、2024年は中央値49分と迅速に治療しており、良好な成績です。また、外来日帰りカテにも取り組んでおり、狭心症の多くは外来でも日帰りで治療しております。
当院は救急病院であるため、心筋梗塞を始めとする急性冠症候群の症例が約 60%と多くを占めるのが特徴です。再治療率は4.9%と低く、2020年に導入したロータブレーターなどの石灰化切削デバイスの導入により従来高かった石灰化病変の再治療率も4.8%と低いです。急性心筋梗塞に関して STが上昇した心筋梗塞は来院からバルーンで の治療までの時間を 90分以内にすることが推奨されておりますが、当院は救急車からの12誘導心電図の伝送やドクターカーの導入により、2024年は中央値49分と迅速に治療しており、良好な成績です。また、外来日帰りカテにも取り組んでおり、狭心症の多くは外来でも日帰りで治療しております。
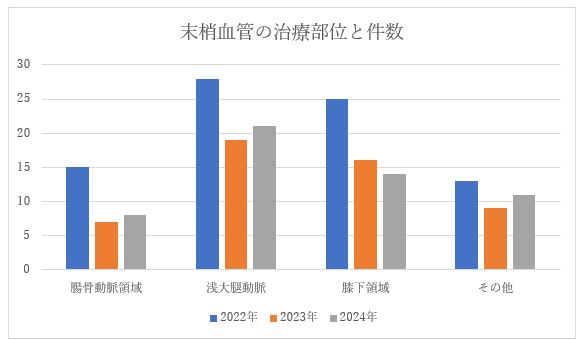
◎当院の末梢血管治療について
末梢血管とは、下肢動脈を主体とし、腎動脈や静脈疾患の治療を含みます。膝下領域の下肢動脈の治療が多く、当院は重症下肢虚血の治療を多く行っていることがわかるデータです。間欠性跛行の症例から、足先に潰瘍を生じているような重症下肢虚血の症例まで、幅広く治療しています。その他には腎血管性高血圧の症例の腎動脈の治療や、シャントの治療が含まれています。
末梢血管とは、下肢動脈を主体とし、腎動脈や静脈疾患の治療を含みます。膝下領域の下肢動脈の治療が多く、当院は重症下肢虚血の治療を多く行っていることがわかるデータです。間欠性跛行の症例から、足先に潰瘍を生じているような重症下肢虚血の症例まで、幅広く治療しています。その他には腎血管性高血圧の症例の腎動脈の治療や、シャントの治療が含まれています。
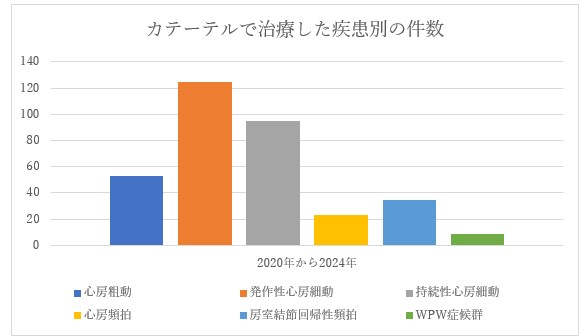
◎心房細動の再発率について
▶心房細動アブレーション後の洞調律維持率(2020-2024年に治療した症例)
上記は不整脈に対するカテーテル治療(アブレーション)の治療成績です。
2013年よりアブレーションを行っており、以前と比較すると治療成績は良くなっておりますが、持続性心房細動はどうしても15%程度再発してしまう症例がおりますが、今後も新しい治療法を取り入れ、成績が向上するように努力したいと考えております。発作性心房細動は少なくとも薬物を併用すれば、完治する例が増えました。また、徐脈性不整脈に対するペースメーカーの植え込みも適応があれば、積極的に植え込んでいます。
▶心房細動アブレーション後の洞調律維持率(2020-2024年に治療した症例)
- 発作性心房細動
107/124(86%、1回のアブレーションのみ)
116/124(94%、2回目のアブレーションや薬物を追加した場合)
- 持続性心房細動(1年後の洞調律維持率)
74/91(81%、1回のアブレーションのみ)
85/91(86%、2回目のアブレーションや薬物を追加した場合)
上記は不整脈に対するカテーテル治療(アブレーション)の治療成績です。
2013年よりアブレーションを行っており、以前と比較すると治療成績は良くなっておりますが、持続性心房細動はどうしても15%程度再発してしまう症例がおりますが、今後も新しい治療法を取り入れ、成績が向上するように努力したいと考えております。発作性心房細動は少なくとも薬物を併用すれば、完治する例が増えました。また、徐脈性不整脈に対するペースメーカーの植え込みも適応があれば、積極的に植え込んでいます。





